9. FAQ |
9.1. Qu'est-ce qu'une "vessie de lutte" ?
|
La "vessie de lutte" est liée à l'obstruction, le muscle vésical luttant contre l'obstacle. On observe un épaississement du muscle vésical, des diverticules de vessie, une augmentation de la pression de remplissage (compliance faible), des contractions vésicales non inhibées (instabilité vésicale), une augmentation de la pression vésicale mictionnelle (hypercontractilité), un débit faible et un résidu variable. |
Retour au sommaire |
|
9.2. Qu'est-ce qu'une "vessie claquée" ?
|
La "vessie claquée" (distension vésicale majeure) correspond à une vessie distendue avec paroi fine et flasque, avec augmentation de la capacité vésicale et basse pression lors du remplissage, avec absence de contractions vésicales. La vidange vésicale se fait par poussée abdominale, avec débit faible et intermittent avec résidu notable. C'est le stade ultime de la destruction du muscle vésical en amont d'un obstacle. |
Retour au sommaire |
|
9.3. Quelles sont les causes de diminution de la capacité vésicale ?
|
Incontinence, infection urinaire, tuberculose, vessie cicatricielle (RTUV itérative), bilharziose, cystite interstitielle, cystite radique (après radiothérapie), lésion du neurone moteur supérieur. |
Retour au sommaire |
|
9.4. Quelles sont les causes d'augmentation de la capacité vésicale ?
|
Lésion du neurone sensitif, lésion du neurone moteur inférieur, mégavessie congénitale, obstruction chronique avec distension. |
Retour au sommaire |
|
9.5. Existe-t-il un moyen objectif d'évaluer la gène liée à l'incontinence ?
|
Oui, cet exemple d'une mesure du handicap urinaire a été validée par l'ANDEM. |
SYMPTOME |
COTATION = 0 |
COTATION = 1 |
COTATION = 2 |
COTATION = 3 |
| Incontinence urinaire par impériosité |
Absente |
par stimuli (eau, rire), ou moins d'une fuite/semaine |
sans stimuli
³ 1 fuite/semaine mais < 1/jour |
³ 1/jour |
| Incontinence urinaire à l'effort |
Absente |
intermittente aux efforts violents : sport, rire, éternuer, toux, course |
constante : à la marche, accroupissement, et aux faibles efforts |
Au moindre changement de position |
| Autre type d'incontinence urinaire |
Absente |
- en gouttes post-mictionnelles
- énurésie : moins de 1 fuite/semaine |
- fuite paroxysmes émotionnels
- énurésie : 1 fuite/semaine |
- fuite permanente gouttes à gouttes
- urination
- énurésie : plus de 2 fuites/semaine |
| Pollakiurie, impériosités et troubles sensitifs |
Absents |
- 2 mictions/nuit ou moins d'une miction/h le jour
- délai de 3 à 10 mn
- hypoesthésie
- douleur peu intense |
- 3-4 mictions/nuit ou 1 à 2 mictions/h le jour
- délai de 1 à 3 mn
- douleur avec intensité moyenne |
- ³ 5 mictions/ nuit, ou plus d'1 miction toutes les ½ h
- délai < 1 mn
- douleur violente |
| Dysurie et rétention |
Absentes |
Poussées abdominales dysurie terminale dysurie d'attente |
Poussée manuelle, position assise, miction prolongée, sensation de résidu |
Cathétérisme |
|
|
(d’après : evaluation et état des connaissances concernant l’incontinence urinaire de l’adulte.ANDEM, Paris, 1995) |
Retour au sommaire |
|
9.6. Qu'est-ce qu'un prolapsus ?
|
C'est la descente d'un organe (utérus, vessie, …) par le vagin. |
On distingue : |
|
1/ Procidence d’un organe dans le vagin : |
|
Prolapsus de la paroi antérieure du vagin, occupée par une cystocèle, et une urêthrocèle en avant. |
- Prolapsus utérin (descente de l'utérus) :
|
C’est une hystérocèle ou une hystéroptose. |
|
C'est le prolapsus de la paroi postérieure du vagin, occupée par une élythrocèle (=entérocèle), prolapsus du cul-de-sac de Douglas ; ou une rectocèle, prolapsus de la face antérieure du rectum |
|
2/ Cervicoptose |
Chute du col vésical, associée le plus souvent à l’incontinence urinaire d’effort. |
|
3/ Prolapsus rectal |
Eversion de la muqueuse rectale ou de toute la paroi, |
Retour au sommaire |
|
9.7. En quoi consistent les exercices de Kegel ?
|
Ces exercices des muscles du pelvis sont utiles chez l'homme et la femme avec une incontinence d'effort ou des impériosités. On peut prendre conscience de ses muscles pelviens par la mise en tension et la relaxation de l'anneau musculaire situé autour du rectum, en s'asseyant ou en se levant. Les muscles abdominaux, des fesses et des cuisses doivent rester relaxés. Un autre bon moyen d'identifier ces muscles est d'arrêter et de laisser repartir le jet urinaire. |
|
- Les exercices de Kegel rapides : |
Contracter et relaxer le muscle pubo-coccygien aussi rapidement que possible. |
|
- Les exercices de Kegel lents : |
Contracter le muscle pubo-coccygien. Le garder ainsi en comptant jusqu'à 5 puis relaxer. |
- Soulever tout le plancher pelvien comme pour essayer d'aspirer de l'eau. Se retenir en comptant jusqu'à 5 puis en respirant normalement, puis se relaxer en comptant jusqu'à 5 et répéter le mouvement. |
Il faut d'abord faire 10 de chacun des exercices (une série) 4 fois par jour. Ensuite, on augmente chaque semaine le nombre de mouvements par exercice de 5 (15, 20, 25 ...). Il faut faire 4 séries chaque jour. L'apparition de résultats peut prendre au moins trois mois et il faut que les exercices deviennent une habitude journalière. |
Une fois le contrôle des muscle obtenu, les "accidents" peuvent être évités : contracter les muscles pelviens en cas d'impériosités mictionnelles, en se levant d'une chaise, en se levant du lit le matin, avant de lever un objet lourd, avant de rire ou de tousser. |
Retour au sommaire |
|
9.8. Quelles sont les différentes techniques chirurgicales utilisées dans le traitement de l'incontinence urinaire ?
|
|
- Chez l’homme :
L’incontinence urinaire peut être liée à une
insuffisance du sphincter
(après chirurgie de la prostate), ou au contraire à une
obstruction par obstacle prostatique (les fuites se font alors par
« regorgement », avec
une vessie pleine, comme une baignoire qui déborde). Les fuites
peuvent aussi se produire du fait d’une irritation de la vessie
avec une instabilité vésicale entraînant des
fuites par impériosités
(en cas de très grosse prostate, ou après radiothérapie, ou en
cas de tumeur de vessie et de carcinome in situ de la vessie).
En fait,
l’incontinence chez
l’homme est essentiellement liée à une complication de la
chirurgie prostatique (chirurgie pour adénome rarement, ou
surtout pour cancer), et
le traitement peut être chirurgical en cas d’échec de la
rééducation vésico-sphinctérienne et périnéale:
-
Sphincter artificiel AMS 800®
-
Implantation de ballonnet à pression réglable à côté du sphincter pour
créer une compression (ballonnet ProACT®)
-
Injection de matériel de comblement autour du sphincter
-
Bandelette sous urétrale (Invance®, Advance®)
- Chez la femme :
Il y a schématiquement 2 types d’incontinence,
qui peuvent d’ailleurs parfois coexister :
- l’incontinence urinaire d’effort :
fuites à l’effort, au rire, à la toux…
- l’incontinence par impériosités
du fait d’une vessie instable : fuites par envies d’uriner irrépressibles,
en dehors même de tout effort.
Le diagnostic exact du type d’incontinence repose
sur l’interrogatoire, l’examen
physique et l’évaluation urodynamique
En cas d’incontinence par impériosités, le traitement est avant tout à base
de médicaments anticholinergiques :
Ditropan® (oxybutinine),
Céris®, Détrusitol®,
Vésicare®, Toviaz® ou Betmiga® (prévu en France en 2016).
Urispas® est un médicament sans effet anticholinergique. Rarement
une intervention par injection de toxine botulique (Botox®) dans
la vessie peut être indiquée (voir ci-dessous).
L’incontinence d’effort est traitée par rééducation vésico-sphinctérienne et
périnéale, et en cas d’échec de celle-ci par chirurgie
(voir les différentes techniques ci-dessous).
Les techniques par mise en place d’une bandelette sous
l’urètre, de type bandelette TVT (tension free vaginal
tape) et bandelette TOT (tension free obturator tape)
sont les techniques les plus utilisées actuellement
-
Les technique par suspension rétro pubienne faite en chirurgie
ouverte ont été quasiment abandonnées depuis l’avènement des
bandelettes:
-Marshall-Marchetti, -Burch (colpopexie
rétropubienne)
-Suspension par intervention de
Goebbel-Stoeckel classique, ou bandelette libre
(aponévrotique, vaginale ou synthétique). Ces techniques
peuvent corriger une insuffisance sphinctérienne.
-
Les techniques percutanées : Gittes, Stamey, Raz, ont été
abandonnées
-
Les techniques par implantation de ballonnets (ACT®) qui compriment
l’uretère : rarement utilisés.
-
Les techniques par voie vaginale : Bologna, Raz.
Le sphincter
artificiel : méthode de traitement de référence en cas
d'insuffisance sphinctérienne définitive. |
9.9.
LE " TVT ", UNE TECHNIQUE PEU
INVASIVE POUR TRAITER EFFICACEMENT LES FUITES URINAIRES
D’EFFORT :
|
|
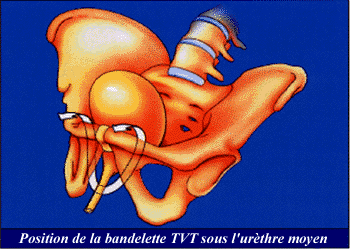
L’intervention dite « TVT » (" tension-free vaginal
tape " ou " bandelette vaginale sans tension ") a été développée
en Suède.
Le TVT peut être utilisé dans pratiquement toutes les formes
d’incontinence urinaire d’effort. Comme pour les autres
techniques chirurgicales, elle n’est habituellement proposée
qu’après échec de la rééducation périnéale.
Son principe est
basé sur la mise en place
d’une bandelette en tissu synthétique, placée en fronde sous
l’urètre, chaque branche remontant jusqu’à la région du
pubis, sous la peau. La bandelette est donc comme un hamac, sous
l’urètre, le maintenant pendant l’effort pour empêcher toute
fuite d’urine.
L’intervention se fait après avoir anesthésié
le bas du corps (rachianesthésie ou péridurale). Par une petite
incision vaginale, le chirurgien met en place la bandelette dont
les 2 branches sont récupérées par 2 incisions de quelques
millimètres au-dessus du pubis, et laissées juste sous la peau.
La bandelette est donc simplement posée, sans tension, et elle
permet d’empêcher les fuites d’urine, en particulier à l’effort
car l’urètre ne peut plus descendre. L’hospitalisation dure
moins de 24 heures. La reprise d’une activité normale est
possible dès la sortie de l’hôpital à condition d’éviter les
efforts trop importants. Il est conseillé d’attendre quatre
semaines avant de reprendre une activité sexuelle ou sportive.
La
technique est donc très simple, avec des
complications minimes et un taux de succès supérieur à 91% (1). Les
résultats se maintiennent dans le temps.
La technique dite du
« TOT » est
très similaire et diffère seulement par le trajet de la
bandelette (qui passe par les trous obturateurs du bassin).
L’essai TOMUS (Trial Of Mid-Urethral Slings) est
une étude randomisée multicentrique qui a comparé TVT et
TOT, et a porté sur 597 patientes. L’étude n’a pas montré de
différence objective significative à 12 mois entre les deux
techniques, mais un bénéfice subjectif en faveur du TVT
(présentation AUA 2010).
1) Ulmsten U., Falconer
C., Johnson P., Jomaa M., Lanner L., Nilsson C.G. and Olsson
I.: A multicenter study of tension-free vaginal tape (TVT)
for surgical treatment of stress urinary incontinence. Int.
Urogynecol. J., 1998, 9 : 210-213.
. |
|
Retour au sommaire |
9.10. Du nouveau : les injections de Botox® dans la vessie
|
|
En cas d’incontinence urinaire par hyperactivité
vésicale (des contractions anormales de la paroi vésicale
qui entraînent une augmentation brusque de la pression dans la
vessie et donc une fuite urinaire), le traitement habituel
consiste à donner des médicaments par voie orale qui agissent
pour diminuer le tonus de la vessie.
Les médicaments
(anticholinergiques) sont généralement très efficaces. Les
plus utilisés sont le Ditropan® (oxybutynine), le Céris®, le
Détrusitol®, le Toviaz® et le Vésicare®. L’effet secondaire le
plus fréquent, variable selon les molécules, est la sensation de
sécheresse de la bouche. Le Betmiga® (mirabegron) serait
disponible en France en 2016.
Dans certains cas
d’inefficacité de ces médicaments (vessie hyperactive
réfractaire au traitement médical),
on peut proposer de faires des
injections de Botox®
(toxine
botulinique type A) dans la paroi vésicale. Ce traitement
se fait sous anesthésie, par voie endoscopique. Ce traitement
est généralement très efficace. Le risque est celui d’un blocage
urinaire transitoire en post-opératoire.
La neuromodulation est un
autre traitement alternatif en cas de vessie instable, après
ou avant essai de Botox® intravésical. Le principe du
traitement est la stimulation par un boitier électrique des
nerfs sacrés qui contrôlent la vessie.
|
Retour au sommaire |




